La diabetes mellitus es un trastorno metabólico caracterizado por hiperglucemia crónica ligada a una deficiencia en la secreción o en la acción de la insulina, o en ambas. La diabetes tipo 2 es la forma más común de diabetes. Se caracteriza por resistencia a la insulina y una deficiencia relativa en la secreción de insulina, cualquiera de los cuales puede dominar en grado variable. Esta forma de diabetes ocurre principalmente en adultos maduros, pero también puede ocurrir a una edad más temprana, incluso durante la adolescencia. La diabetes tipo 1, mucho menos común, se produce principalmente por la destrucción de las células beta en el páncreas, de ahí la incapacidad de la persona afectada para secretar insulina. Por este motivo, las inyecciones de insulina son vitales en estas personas. Esta forma de diabetes ocurre principalmente en niños y adultos jóvenes.
Cada año, la diabetes sigue progresando y representa una importante carga para la salud pública de Guatemala. Afecta a más del 15% de la población por encima de los cincuenta y se espera que para 2045 lo haga a más de 800 millones de adultos en todo el mundo.
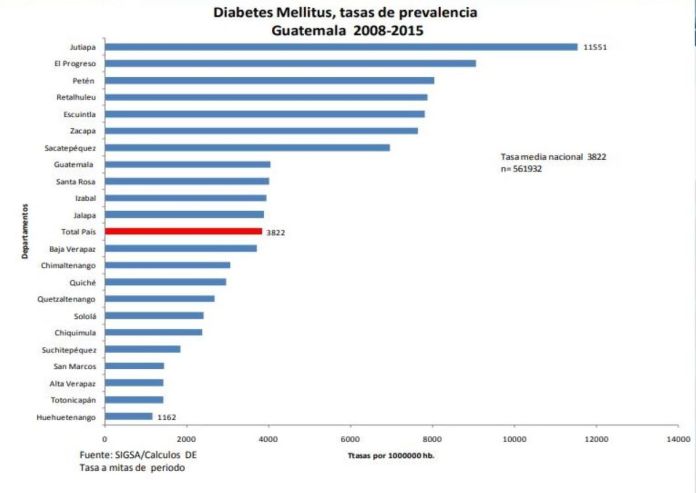
En nuestro medio, desafortunadamente carecemos de un programa de vigilancia desarrollado por el sistema de salud, que produzca indicadores de frecuencia, gravedad y evolución de la diabetes en las poblaciones afectadas, con el fin de mejorar los programas de atención prevención y control de esta enfermedad. De tal manera que carecemos de información para describir las características y el estado de salud de los diabéticos y de actualizaciones de los indicadores que sean precisos de seguimiento de la diabetes a través de los años. Por ejemplo, se sabe que fumar aumenta el riesgo de desarrollar diabetes tipo 2 y también es un factor de riesgo de complicaciones mayores de la diabetes; sin embargo, no existen estudios al respecto en nuestro medio. Tampoco existen estudios sobre el estado de salud, la calidad de vida, el uso de la atención y el costo de la atención para las personas tratadas por diabetes y para estudiar los cambios y ajustar programas a fin de obtener mejores costo-beneficio de las intervenciones.
Por ejemplo, se sabe en estudios de otros países, que las personas con DM2 tienen una edad media entre 55-65 años (esos años varían de país en país). En nuestro medio la mayoría de casos se descubren por complicación, cuando se podría hacer a través de un buen cribado y en épocas tempranas de su aparecimiento. El cribado, en el marco de los sistemas sanitarios, se refiere a la realización de pruebas diagnósticas a personas, en principio sanas, para distinguir aquellas que probablemente estén enfermas de las que probablemente no lo están. En cambio las personas con diabetes tipo 1 dentro de la población, tienden a ser gente más joven y tienen por lo general diagnósticos de hace años. Se sabe también que el nivel socioeconómico de las personas con DT1 es más favorable que el de las personas con DT2 (se sospecha que es debido a que en la clase de nivel socioeconómico más bajo, muere más joven el DM1) pero no se puede descartar que en su aumento pueda existir un efecto generacional.
Los factores de riesgo de complicaciones más frecuentes y relativamente estables en casi todo el mundo en personas con DM2 son: sobrepeso/obesidad, hipertensión, dislipidemia, tabaquismo, alto o grave consumo de alcohol. Estos factores de riesgo también se encuentran en personas con diabetes tipo 1, pero sobre todo sobrepeso/obesidad, el tabaquismo y el consumo de alcohol.
Las complicaciones macrovasculares afectan con mayor frecuencia a personas con DM2: complicación coronaria e ictus (pérdida del flujo de sangre a una parte del encéfalo, que daña el tejido encefálico). Las personas con DT1 suelen informar como mayor frecuencia de complicaciones microvasculares: pérdida de la vista en un ojo, enfermedad perforante plantar activa o antigua.
Pero de lo que se posee menos información es sobre la calidad de vida, el uso de los cuidados y los resultados del control de la enfermedad, el uso de nuevos dispositivos y herramientas farmacológicas y terapéuticas, las complicaciones agudas, la observancia terapéutica, el impacto profesional, familiar y social de la diabetes, la alfabetización en salud, etc. Sin toda esa información, se torna muy difícil documentar políticas públicas de orientación en materia de prevención, apoyo y atención a las personas con diabetes y de evaluar los programas que se necesitan en ello.
Lo que sí es una realidad nacional es que las hospitalizaciones por complicaciones crónicas relacionadas con la diabetes aumentan año con año. De hecho, es probable que entre 2020-2022 como consecuencia del COVID-19 estas hospitalizaciones hayan disminuido, y las muertes hayan aumentado, pero ya en 2022, es probable que se haya observado un aumento en estas tasas de hospitalización.
Una advertencia para fumadoras y fumadores. Fumar aumenta la mortalidad por todas las causas, así como el riesgo de complicaciones macro y microangiopáticas (nefropatía en pacientes con DT2, retinopatía y neuropatía en diabéticos tipo 1), contribuye al desequilibrio glucémico y promueve la diabetes gestacional en mujeres fumadoras. La asociación de tabaco, obesidad y DM2, también es responsable del preocupante aumento de la incidencia de enfermedad coronaria en mujeres.
La prevención del tabaquismo en sujetos con riesgo de DT2 y la promoción del abandono del hábito de fumar en pacientes con DT2, constituyen por lo tanto, una prioridad de salud pública. Pero el abandono del hábito tabáquico, debe ir asociado a un refuerzo de las medidas higiénicas y dietéticas, especialmente durante los primeros años de seguimiento.
Ni el diabético ni el no diabético deben olvidarse que: es con la ayuda de alimentos, actividad física y medicamentos para la diabetes, que el paciente individual puede ajustar los niveles variables de azúcar en la sangre. Hay un principio universal: Los niveles de azúcar en la sangre, generalmente aumentan después de comer y disminuyen durante la actividad física. Los estilos de vida saludables en diabéticos y no diabéticos, son esencialmente los mismos que se recomiendan para la población general. Incluyen alimentos con una gran proporción de verduras y legumbres, frutas, bayas, cereales integrales y grasas vegetales, frutos secos, pescado, productos lácteos bajos en grasa y aves. Se debe limitar la ingesta de carnes rojas y embutidos grasos, azúcar y sal. La diabetes es una enfermedad heterogénea que requiere un tratamiento individualizado.