El problema
Continuamente leemos en la prensa nacional e internacional, demandas con y sin razón, contra médicos y personal de salud, que usualmente tienen su origen en cuatro cosas: un sistema judicial y de salud mal diseñado, la ignorancia de la gente sobre el tema o un ejercicio profesional con información limitada al usuario sobre su problema y su tratamiento y mala evaluación del ejercicio profesional; lo que perjudica además del paciente y sus familiares a instituciones y profesionales.
La mala práctica profesional, la negligencia médica, consciente o inconscientemente producida, aparte del daño físico y mental irreparable causado al paciente, es producto en buena parte del mal funcionamiento técnico, financiero y administrativo del sistema de salud que se suma muchas veces a una deficiente formación profesional. En ese escenario, cuando algunas vías de las mencionadas funcionan bien y están destinadas a prevenir el error, proporcionan buena parte de la solución al problema de negligencia y mala práctica. Pero cuando eso no es posible, se ha venido observado que se desarrolla un tipo de conducta denominada “Medicina Defensiva” (MD). Como afirman muchos estudiosos del tema, el atributo más dañino de nuestro sistema de negligencia médica, no es que no compense a las víctimas o disuada el desempeño deficiente, sino que promueva la práctica de la “medicina defensiva”.
De qué hablamos
La medicina defensiva, se ha definido como la atención médica de rutina para evitar o reducir el riesgo de consecuencias legales futuras reales o percibidas. Eso en la práctica significa ordenar pruebas, procedimientos y visitas o evitar tratamientos innecesarios, a pacientes considerados de alto riesgo, para evitar reclamaciones por mala praxis y al final de todo: una práctica médica más costosa para ambos: profesional y público. La Asociación Médica Estadounidense (AMA) ha definido la medicina defensiva como la “realización de pruebas diagnósticas y tratamientos que, de no haber sido por una mala práctica, no se habrían realizado”.
Práctica médica basada en MD
En las últimas décadas, la cultura de la práctica de la DM se ha venido extendiendo a nivel mundial debido a un número creciente de demandas contra médicos en todas las especialidades médicas. Nuestro país no ha sido la excepción aunque se carece de estadísticas al respecto. Como resultado, los médicos usan la MD para disminuir su exposición a litigios por negligencia médica o por temor a litigios por negligencia médica. Es impresión de los médicos, que las especialidades más afectadas por siniestros son: Cirugía Plástica, Cirugía General, anestesiología, Ginecología y Dermatología. En Brasil que cuenta con estadísticas al respecto, se habla que las demandas contra médicos han aumentado en un 1600%, en comparación con la década anterior, y esa es una preocupación crucial dentro del sistema de salud. En nuestro medio, la mala práctica incluso no está bien tipificada jurídicamente y es difícil saber la frecuencia de mala práctica. Tampoco existe una costumbre en el público, de realizar denuncias al respecto como práctica regular.
Pero independiente de lo anterior, los estudios han puesto de relieve os, cómo las demandas impactan negativamente a los médicos, causándoles estrés y comprometen su desempeño y su futuro. Además, genera una importante presión sobre los profesionales de la salud, particularmente en las ramas especializadas más expuestas a este riesgo.
En términos de la mala práctica, algunos abogados observan que nuestro medio, es probable que los médicos no busquen primero la ley y a menudo eso puede acarrear que no se preocupan por mantener el procedimiento legal más seguro en su práctica. Por su parte, los estudios salubristas destacan, que no hay evidencia ni acá ni en la literatura, de que el miedo a ser demandado, sea útil para reducir la tasa de errores médicos.
La atención mundial sobre la mala práctica o mejor dicho a esta con negligencia, ha mostrado que la MD tiene dos formas principales de producirse. Una forma activa, también llamada positiva, que es cuando el médico ordena pruebas y procedimientos adicionales.
El otra es pasiva o negativa al evitar involucrarse con pacientes y métodos de alto riesgo. También se puede categorizar la investigación de las prácticas defensivas en dos patrones distintos: Prácticas de seguridad que consiste en exceso innecesario de procedimientos y tratamientos a los pacientes incluso de menor riesgo y prácticas de evitación que tienen como objetivo evitar la intervención en el cuidado de los pacientes de mayor riesgo.
La omisión del sistema de salud que facilita la MD
La incertidumbre jurídica y una falta adecuada de supervisión y evaluación de prácticas y técnicas médicas de parte del sistema de salud, así como la limitación de recursos de este, es posible que propicia formas distintas al miedo de errar y al litigio, en los profesionales de salud, que les lleva a aplicar “motivos de autoprotección” a prácticas innecesaria, y esos temores se pueden agrupar en categorías: miedo a la insatisfacción del paciente; miedo a pasar por alto un diagnóstico grave; miedo a la publicidad negativa y por consiguiente a practicar una medicina defensiva inconsciente. En esta perspectiva, la exposición a demandas ha hecho que los médicos sean más cuidadosos en sus acciones y procedimientos para prevenir reclamaciones médicas, en lugar de promover en ellos un mayor y mejor interés en el paciente a través de un mejor sistema de salud. Sin tener en cuenta la ética médica –afirman algunos y bajo un ejercicio centrado en la perspectiva de una MD, se puede ver que la MD ofrece más beneficios económicos y psicológicos al médico que al paciente.
¿Algo a favor de la MD?
La MD no resulta siempre ser de gastos extras o malos. Por ejemplo, como los médicos involucrados en cualquier cirugía pueden ser demandados al ejecutar el tratamiento quirúrgico o actividades preoperatorias, el resultado es la solicitud de exámenes innecesarios antes de los procedimientos, cosa que mejora el conocimiento de todo el proceso de enfermedad del paciente, aunque esto resulte en una carga para el sistema de salud y el usuario, y eso puede significar recursos considerables, sobrecargando todo el sistema y perjudicando a muchos otros pacientes, que pueden quedar sin atención, especialmente en los sistemas públicos de salud que funcionan con muchas limitaciones de oferta y acceso. Además, el impacto de la medicina defensiva, también incluye los costos indirectos inducidos por el estrés, el tiempo y la pérdida de reputación del médico.
Es pues de esperar que las prácticas redundantes de DM inducidas por la amenaza de responsabilidad médica, aumenten los gastos totales de atención médica. En un país en vías de desarrollo como el nuestro, con escasos recursos públicos destinados al sistema sanitario, se convierte en un grave problema que afecta a toda la Comunidad y a los pacientes, que se ven obstaculizados por la escasez de recursos públicos a ser atendidos y atendidos bien.
Posibles soluciones
El remedio a esto pasa por el campo de la ética. El principio esencial del comportamiento ético en la práctica médica es actuar en beneficio del paciente. Pero también incluye la responsabilidad compartida, como lo es la ética de la salud pública centrada en aspectos colectivos y que descansa en compartir riesgos y beneficios. Obtener menos riesgos y más beneficios solo se vuelve posible, si se instalan adecuados sistemas de investigación evaluación y supervisión, de lo que se hace y cómo se hace en los servicios de salud. Así, ante los costos directos e indirectos de una MD que va en aumento, debe existir una remodelación de la forma de atender la práctica médica de parte de los sistemas de salud.
La MD constituye a la vez una mala práctica, eleva los costos de la atención médica y las oportunidades de disponibilidad de acceso a los servicios a la población. Un funcionamiento del sistema de salud sin auditoría institucional y social, incrementa los riesgos legales reales a los profesionales o los expone a demandas y la aplicación de la MD. Eso varía según el clima legal de responsabilidad civil particular de una jurisdicción. Podemos entonces decir que la cultura legal en cada país, así como los errores médicos y la responsabilidad médica, afecta el cómo se practica la MD.
Hay aspectos sutiles que no se pueden pasar de alto y que interrelacionan la mala práctica y la negligencia con la MD. Por ejemplo, debe quedar claro que en muchos casos, la responsabilidad médica se ve subjetiva; el médico debe no siempre curar. Además, la cura depende de varios otros factores individuales y colectivos, no sólo de la actuación del médico. Por lo tanto, es necesario caracterizar la existencia de culpa por parte del profesional, para confirmar la presencia de un error en la práctica médica y la culpa a su vez se manifiesta, por una conducta médica inapropiada basada en negligencia, imprudencia o mala praxis. La prueba del error se hace mediante el peritaje solicitado por el juez, quien decidirá con base en dicho peritaje. Pero a la vez, la responsabilidad médica es objetiva; hay un compromiso con la curación y con un buen resultado independiente de cualquier factor ajeno a la relación médico-paciente.
Colocando a la MD en su valor
La medicina defensiva es un problema médico, legal y moral. Actualmente, no hay dudas de que la práctica de la medicina está controlada por leyes y reglamentos, pero el problema está en que existe una brecha de la teoría a la práctica. Por consiguiente, se debe ver los principios bioéticos de manera relacional ante esta situación. El respeto del “principio de beneficencia”, por ejemplo, debe aplicarse a favor del individuo y en relación con los beneficios sociales de todas las comunidades. Desde su aspecto de valor, es importante señalar que la MD en forma positiva (cuando se realizan procedimientos adicionales sin necesidad comprobada) o negativa (cuando se evitan pacientes y métodos de alto riesgo) es fuertemente cuestionada moral y éticamente. En el caso de una relación médico-paciente, por ejemplo, cuando el médico predice la posibilidad de ser demandado, su terminación indebida podría constituir abandono del caso. Es un comportamiento poco ético y una especie de MD.
Los profesionales de salud deben tener claro que el enfoque centrado en ellos mismos con un ejercicio de MD y no en sus pacientes, no es correcto. En otras palabras, no actúan en beneficio de los pacientes al convencerse y convencer que los exámenes innecesarios son “necesarios”, y ello en parte constituye una especie de fraude.
En resumen
La MD es poco ética ya que desatiende acciones en beneficio de los pacientes, agrega riesgos evitables a los pacientes y aumenta los costos para la sociedad y la salud pública. No tiene la fuerza para prevenir un juicio. Es evidente que desde que la medicina defensiva pasó a formar parte de la mala praxis médica hace casi medio siglo, los errores médicos han aumentado y, lo que es más importante, tampoco equivale a una buena práctica médica, y algunas conducen a malos resultados. Exámenes y pruebas innecesarias, implican sobrediagnóstico y sobretratamiento, siendo esto un nuevo tipo de error de Comisión. Los errores de omisión (falta de diagnóstico) disminuyeron debido al uso de MD pero lamentablemente, los errores de comisión, el sobrediagnóstico y el sobretratamiento aparecen en aumento. Lo que debe estar claro en todo esto para la práctica profesional, es que cometer un error tiene consecuencias devastadoras para su paciente o población y para el personal y eso no lo evita con ejercer una medicina defensiva.
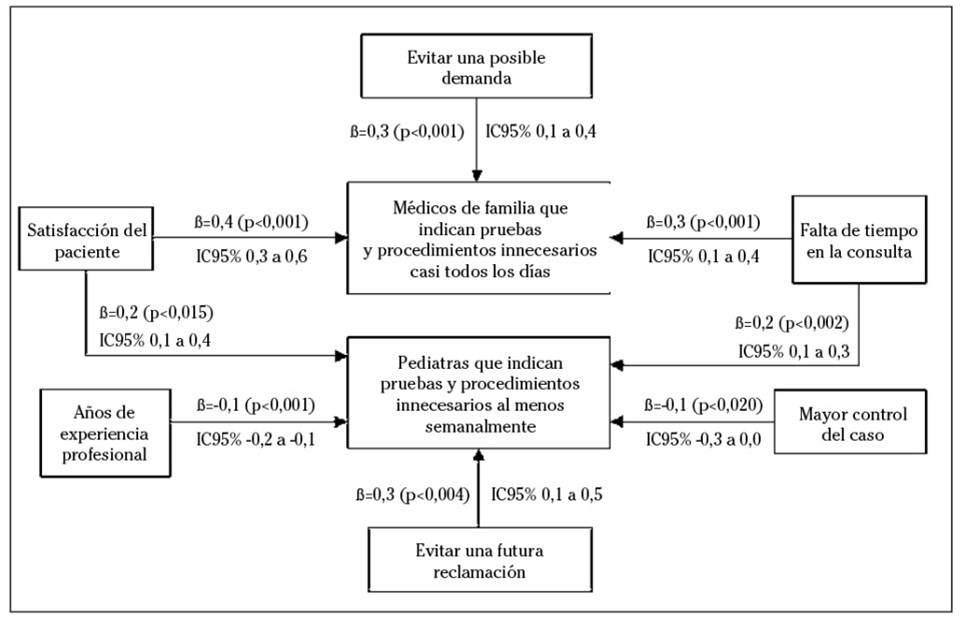
Factores asociados a la indicación de pruebas y procedimientos innecesarios