Alfonso Mata
Nuestras autoridades pero en general todos los guatemaltecos padecemos de soberbia. Nos cuesta entender y aceptar que algunas cosas que hemos aprendido se podrían hacer mejor y eso significa en el caso de la COVID-19 que algunas cosas que los colegas y los profesionales gubernamentales de la salud pública y las comunidades están haciendo puede hacerlo mejor.
HS: Qué está pasando en estos momentos en este tema
AM: Solo para establecer un nivel. Se ha hablado mucho sobre el rastreo de contactos desde que comenzó la pandemia de COVID-19. El público debe saber que el rastreo de contratos o la investigación de enfermedades es en realidad una función central de la salud pública. Lo hace de forma rutinaria para poder responder a los casos de dengue, SIDA, paludismo, tuberculosis y otras enfermedades infecciosas.
En la forma de trabajar de la vigilancia de esas enfermedades, existe una gran conexión entre los métodos que se usan y los marcos teóricos de cómo hacerlo. En todos los medios se habla mucho sobre el papel de las pruebas y cuán críticas es hacer estas y poner en acción los planes de vigilancia. Ambas funciones para nuestra capacidad de responder a esta pandemia son necesarias. Si una de las dos se ve limitada entonces se fracasa
HS: Entonces, vamos a dedicar un poco más de tiempo a hablar sobre el proceso de investigación de enfermedades y rastreo de contactos y cómo eso puede jugar un papel tremendo.
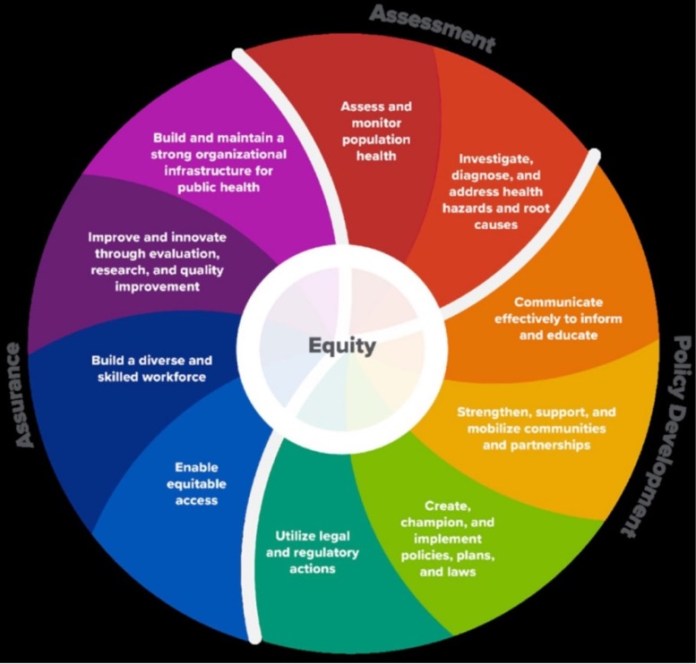
AM: Existe un modelo general al respecto que se puede usar y que se puede resumir así:
En términos generales consiste en lo siguiente: los tres campos del esquema: evaluación, asistencia y política se reúnen y todo parte de la investigación de enfermedades y el rastreo de contactos y vincularlo con las unidades de salud que tienen que participar en acciones específicas de manejo clínico y epidemiológico. Entonces, cuando tenemos un caso, nuestros entrevistadores de casos hacen toda la gama de trabajo, desde poder evaluar al individuo en términos de su historial clínico, pudiendo explicar qué debe hacer en términos de aislamiento y también de obtener/dar información sobre sus contactos. También se ponen en contacto con sus contactos y les brindan información sobre lo que deben hacer en términos de cuarentena y les brindan información en términos de lo que deben buscar en términos de síntomas y les advierten de la necesidad de hacerse la prueba y cuáles son las recomendaciones e indicaciones para realizar pruebas en esa jurisdicción. Cuan bien eso se está haciendo es lo que primero se pone en duda.
Esta tarea no tiene sentido si no se acompaña de una segunda intervención como es la vigilancia: El sistema de salud local así como departamental debe realizar una evaluación de cualquier apoyo que pueda necesitar para que esa cadena de vigilancia funcione en términos de poder aislar y poner en cuarentena con éxito. Algo que tampoco se está realizando.
Entonces, si todas esas cosas que señala el gráfico no se hacen con un enfoque integral, no se puede tener éxito o diferentes tipos de niveles de éxito, debido a la bifurcación de esas responsabilidades y a la falta de cumplimiento en las mismas. Y eso es algo –estamos bastante seguros- que está ocurriendo en nuestro medio.
La otra cosa que hay que dejar muy en claro es que todo el fenómeno de pandemia y su control, se desarrolla dentro de un tiempo que marca como ir caminando en el control. En salud pública, cuando estamos respondiendo a una pandemia, hay períodos de tiempo en los que el número de casos -lo llamamos la fase de aceleración- aumenta más rápido que la capacidad de realizar un rastreo de contactos de manera responsable para cada caso positivo. Esa tarea se ve notablemente comprometida en comparación con cuándo puede estar en una fase de desaceleración o tiene menos casos. Priorizar los tipos de contacto, los tipos de casos para los que va a realizar el rastreo de contratos, y ponerse más atención a las poblaciones de más en riesgo es fundamental. Esto se puede determinar por medio del sistema local detectando que comunidades en su jurisdicción están experimentando una carga de enfermedad desproporcionada.
Para el caso del coronavirus se ha señalado hasta la saciedad, que las pruebas son una parte clave de nuestra estrategia y que su éxito depende de la rapidez con la que aislamos y ponemos en cuarentena a las personas después de que hayan sido evaluadas o identificadas como un contacto a través del proceso de rastreo y control. Esta medida para detener la propagación ha fallado estruendosamente por muchas razones y no solamente por la falta de recursos. Rastreo, aislamiento y cuarentena van de la mano si se quiere hablar de éxito. En esto lo que no se ha sido capaz es de generar confianza pública, pues no hemos sabido usar la tecnología como facilitador en toda la vigilancia y el control y tampoco las políticas poco trasparentes han ayudado a hacer posible un buen trabajo.
HS: Hablemos del manejo de pruebas
AM: Si hablamos de pruebas, es evidente que comenzamos muy temprano con el enfoque que adoptaron muchas naciones: tratar de aumentar la disponibilidad de pruebas. No entraré en detalles en términos de hablar sobre tipos de pruebas. Pero nos enfocamos en realizar pruebas masivas –teniendo poca disponibilidad de las mismas- en una forma totalmente desordenada y jamás se trabajó en las comunidades donde sabíamos que era más probable que el acceso a la atención médica fuera más limitado y donde nuestros datos de vigilancia nos pudieran orientar que íbamos a experimentar la mayor cantidad de disparidades en los resultados de COVID-19.
Luego vino el problema de lugar de pruebas. Tontamente se colocaron en lugares en donde la gente confía menos: hospitales. Por qué no en estaciones de bomberos locales, iglesias. Este es un lugar en el que la gente confía y se vincula a ese dominio público de confianza. Esto pudo haber tenido otra ventaja: mantener seguros a los trabajadores de la salud al segmentar mejor a los pacientes sanos que acudían a los servicios de salud preventiva y a los pacientes. El resultado neto fue que no se aumentaron el número de pruebas ni se dirigieron estas a las poblaciones de mayor riesgo y daño.
Sería negligente no ver el recurso humano como la otra gran limitación. Sería negligente si no resaltara que al comienzo de la respuesta, antes de COVID-19, probablemente el MSPAS tenía alrededor de 20-30 empleados a tiempo completo que se dedicaban a la investigación de enfermedades. Estos son epidemiólogos y el rastreo de contactos era parte de su función. Si se cuenta algunos más que pudieron hacer el trabajo, no creo que esa ampliación pase de los cien en todo el gobierno para responder a esta tarea, y todos los demás trabajos en varios niveles. Entonces realmente, una gran expansión para poder dar respuesta a la demanda de la vigilancia y el control en base a la evolución de la epidemia nunca se dio.
Los datos de prueba son datos de vigilancia, pero la información de rastreo de contenido le brinda información sobre la pandemia, los aspectos cualitativos y cuantitativos de su impacto en su comunidad. Entonces, no es difícil imaginar que tener gente haciendo este trabajo con lápiz y papel, haría muy difícil hacer un análisis de cómo se ve la pandemia o cómo administrar registros de información, registros de contactos, y luego comunicarse con esos contactos. La falta de tecnología es evidente como factor de restricción.