En cualquier momento de nuestro hacer diario, se puede presentar una emergencia por pérdida de conciencia en un familiar, amigo o compañero de trabajo ¿qué podemos hacer? La atención a una inconciencia se convierte en la tarea más importante y lo más urgente. En ella lo es el manejo inicial para suministrar sustratos de energía a las células cerebrales, es decir, oxígeno y glucosa. Para lograr eso se debe asegurar en primer lugar las vías respiratorias libres, a la par la reanimación cardiopulmonar (RCP) en caso de paro cardíaco y acercar al paciente lo más pronto posible a una unidad de salud. Pero en caso de caída de la presión arterial y shock, se debe buscar también la unidad de salud para administrarle e iniciarle el tratamiento. Lo más correcto en la asistencia a la persona inconsciente es que trabajen en conjunto dos personas al menos.
Qué podemos hacer
Primero que nada, si está cerca un familiar o un amigo de la víctima, es obtener la historia de salud del individuo. En caso de un accidente violento, se obtiene información de testigos presenciales y paramédicos, así como información de identidad. El examen está dirigido a signos de trauma, meningismo, neurología focal, estados de intoxicación y enfermedades metabólicas como y principalmente diabetes, o ataques epilépticos. Información que deberá proporcionarse a los que trasladarán a los pacientes y estos a los médicos u estos la complementarán y le añadirán exámenes de laboratorio y radiografías. El procesamiento posterior que se debe hacer, está determinado por la causa subyacente de la inconsciencia.
La inconsciencia puede ser producida desde por lo que se llama traumatismo craneocefálico, o sea lesiones afectan al cráneo y a su contenido: cerebro. Cuadros crónicos de epilepsia, diabetes, intoxicación alcohólica u otras drogas, ingerir medicamentos indebidamente por intentos de suicidio, sangrados por accidente u otras causas no violentas como abortos, trabajos de parto, etc. son de consideración también.
Mecanismos fisiopatológicos
La vigilia y la conciencia dependen de una conexión funcional entre varias estructuras del tronco encefálico y los hemisferios cerebrales. En el caso de la inconsciencia, ambos hemisferios quedan fuera de juego y/o el sistema reticular en el tronco encefálico.
Los tres mecanismos subyacentes dominantes que puede provocar esa pérdida de relación son:
⦁ Daño estructural (por ejemplo, sangrado traumático y no traumático)
⦁ encefalopatía metabólica (hipoxia, hipoglucemia, intoxicaciones endógenas y exógenas)
⦁ estado convulsivo (status epilepticus y postictal).
El manejo inicial y final de un paciente inconsciente variará, según la causa subyacente. Pero en el manejo inicial, la tarea principal, es suministrar sustratos a las células cerebrales aún viables, es decir, oxígeno y glucosa, asegurando la respiración y la circulación y tratando cualquier hipoglucemia.
La detección temprana y el tratamiento de pacientes en estado crítico, pueden prevenir un paro cardíaco. Los problemas con las «vías respiratorias», la «respiración» y/o la «circulación» pueden causar un paro cardíaco.
Examen
Evaluación inicial, de ser posible, sacuda suavemente al paciente y pregúntele cómo está. Si el paciente responde, hay una vía aérea abierta, respiración y perfusión en el cerebro.
Falta de respuesta = enfermedad crítica.
Si el paciente está inconsciente y no respira con normalidad, inicie la reanimación cardiopulmonar (RCP) inmediatamente
Vía aérea
Mire, escuche y sienta los signos de una vía aérea abierta, que se corrige inclinando la cabeza hacia atrás y levantando la mandíbula inferior. En caso de trauma, el cuello se estabiliza. En presencia de moco, sangre y/o contenido estomacal, éste debe eliminarse. Una técnica adecuada resulta la siguiente:
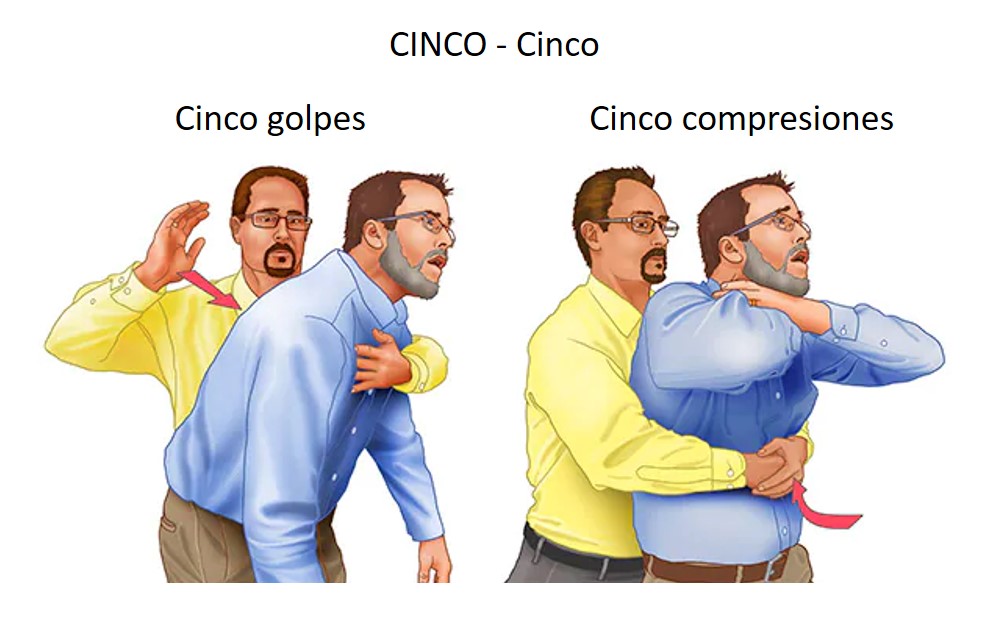
Alterne entre cinco golpes y cinco presiones hasta que se expulse el objeto que causa la obstrucción.
Si se sospecha la aspiración de un cuerpo extraño, por ejemplo, en el caso de molestias que surgen en relación con una comida, el paciente se coloca boca abajo si es posible. Preste atención a estos signos de atragantamiento:
⦁ Una o dos manos agarrando la garganta
⦁ Mirada de pánico, confusión o choque
⦁ Incapacidad para hablar
⦁ Respiración forzada o ruidosa
⦁ Sonidos chirriantes al intentar respirar
⦁ Tos, que puede ser débil o fuerte
⦁ Piel, labios y uñas que se tornan azules o grises
⦁ Pérdida del conocimiento
Para facilitar los trabajos con el paciente, se debe dejar quitar de su lugar una dentadura postiza que esté floja. Si la persona atragantada puede toser enérgicamente, deja que siga tosiendo.
Respiración
Todos los pacientes en estado crítico deben recibir oxígeno. Si tiene acceso a un medidor de saturación, debe apuntar a un valor de saturación de 94-98 %, y para pacientes con enfermedad pulmonar obstructiva crónica (EPOC), 88-92 %. Eso es lo ideal o en pacientes que han estado crónicamente enfermos, de lo contrario hay que actuar de otra forma.
Si la respiración está ausente o su profundidad/frecuencia se considera insuficiente, para despejar las vías respiratorias de una persona inconsciente dos cosas básicas:
⦁ Bajar a la persona al piso, con la espalda apoyada en este y los brazos a los lados.
⦁ Despejar las vías respiratorias. Si puedes ver el objeto, coloca un dedo en la boca para sacar el objeto. Nunca lo hagas si no puedes ver el objeto, ya que te arriesgas a empujar el objeto que crea la obstrucción aún más adentro de las vías respiratorias. Esto es muy riesgoso en los niños pequeños.
Para despejar las vías respiratorias de un bebé menor de 1 año que se atraganta, haga lo siguiente:
En posición sentada, sostenga al bebé boca abajo en su antebrazo. Apoya el antebrazo sobre su muslo. Sostén el mentón y la mandíbula del bebé para brindarle apoyo a la cabeza. Haga que la cabeza quede más abajo que el tronco.
Golpea al bebé suave pero firmemente cinco veces en la mitad de la espalda con parte inferior de la palma de su mano. Ponga los dedos hacia arriba para no golpear la parte de atrás de la cabeza del bebé. La combinación de la gravedad y los golpes en la espalda deberían expulsar el objeto que causa la obstrucción.
Con sus dedos, haga cinco compresiones cardíacas firmes pero suaves. Coloque dos dedos justo por debajo de la línea de los pezones. Presiona hacia abajo aproximadamente 1 1/2 pulgadas (unos 4 cm). Permita que el pecho se eleve completamente entre las compresiones.
Repita los golpes en la espalda y las compresiones en el pecho, si la respiración no se reanuda. Busque ayuda médica de emergencia por teléfono.
Comience a realizarle reanimación cardiopulmonar al bebé si se despejan las vías respiratorias, pero no se reanuda la respiración.
Reanimación cardiopulmonar
Esta es necesaria por la siguiente razón: Cuando el corazón se detiene, el cuerpo ya no recibe sangre oxigenada. La falta de sangre oxigenada puede causar daño cerebral en solo unos minutos. La reanimación cardiopulmonar puede mantener la circulación de la sangre oxigenada hacia el cerebro y otros órganos, hasta que un tratamiento médico de emergencia pueda restablecer el ritmo cardíaco normal.
El inicio inmediato de la RCP puede aumentar las posibilidades de supervivencia de 2 a 3 veces. Debe ser realizada la compresión del tórax con calidad y sin interrupción más que para la calidad de la ventilación. La colocación de las manos durante la RCP es en el centro del tórax con el paciente sobre una superficie dura. Tanto con la denominada técnica de 2 rescatistas (dos personas se ayudan en la reanimación cardiopulmonar) como con un solo salvavidas, se recomiendan al menos 100, pero no más de 120, compresiones por minuto.
Comience con la reanimación cardiopulmonar (RCP), aunque sea una persona no entrenada y mande a alguien a buscar por alguien que sepa. Mientras, realice esos consejos de la Asociación Americana del Corazón:

Compresiones en el pecho: Para hacer compresiones torácicas, arrodíllese junto al cuello y a los hombros de la persona. Coloque la base de la palma de una de sus manos sobre el centro del pecho de la persona y la otra mano encima (vea el dibujo de arriba). Mantenga los codos estirados y coloque los hombros directamente encima de las manos. Con el peso de la parte superior de su cuerpo, presione el pecho hacia abajo unas 2 pulgadas (5 centímetros), pero no más de 2,4 pulgadas (6 centímetros). Presione el pecho con firmeza a un ritmo de 100 a 120 compresiones por minuto. Si no está capacitado en RCP, sigua haciendo compresiones en el pecho hasta que haya señales de movimiento o hasta que llegue el personal médico de emergencia. Si ha recibido capacitación para hacer RCP, abre las vías respiratorias y proporciona respiración de rescate.
Después de 30 compresiones, se dan 2 respiraciones, «30:2».
Colocación del paciente para Respiraciones: Si está capacitada en RCP y ha hecho 30 compresiones de pecho, abra las vías respiratorias de la persona mediante la maniobra de inclinarle la cabeza y levantarle el mentón. Coloca la palma de su mano sobre la frente de la persona e inclínele suavemente la cabeza hacia atrás. Luego, con la otra mano, levántele suavemente el mentón hacia adelante para abrir las vías respiratorias.
Respiración de rescate
Ábrale las vías respiratorias con la maniobra de inclinarle la cabeza y levantarle el mentón. Apriétele las fosas nasales para la respiración boca a boca y cubra la boca de la persona con la suya, haciendo un sello.
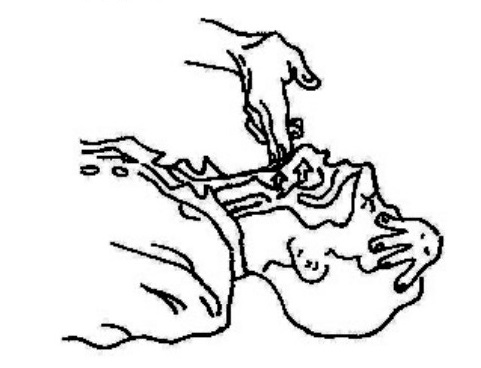
Proporcione la primera respiración de rescate de un segundo de duración, y observe si se eleva el pecho del paciente. Si se eleva, proporciónele la segunda respiración. Si el pecho no se eleva, repita primero la maniobra de inclinarle la cabeza y levantarle el mentón y luego proporcione la segunda respiración. Tenga cuidado de no proporcionar demasiadas respiraciones o de respirar con demasiada fuerza. Después de dos respiraciones, retome de inmediato las compresiones torácicas, para restablecer el flujo sanguíneo.
Una inhalación que hará, o sea el aire que le mandará usted por la boca al paciente debe tomar 1 segundo y dar un aumento visible en el pecho. El compresor se cambia después de cada período de RCP de 2 minutos. Es esencial para una RCP exitosa que las interrupciones en las compresiones se limiten a un mínimo absoluto.
Si la persona todavía no responde. Si las vías respiratorias aún están obstruidas, haga las compresiones cardíacas como se indicó. Solo haga dos respiraciones de rescate por ciclo. Revise la boca con regularidad para ver si detecta el objeto de obstrucción si existe.








