Alfonso Mata
¿Tan viejo el problema?
En el papiro de Ebers, un documento que data de hace más de 3 mil años, leemos: «Si un paciente presenta dolor en el brazo y la parte izquierda del tórax, la muerte lo está amenazando». Los chinos hace unos 2,500 años, relacionaban la muerte súbita cardíaca (MSC) con una arritmia cuando decía: «La intermitencia del pulso es un predictor de muerte próxima».
Solo a través del deporte, es que el público se entera y le pone atención a la MSC. Es una forma inesperada de muerte debido a enfermedades del corazón y los vasos sanguíneos. Cada vez es más frecuente escuchar sobre muertes en menores de 50 años, que tiene como actor principal el corazón con arritmias cardíacas, específicamente taquiarritmias ventriculares, son la principal causa de MSC.
La MSC es una muerte natural debida a causas cardiovasculares, anunciada por pérdida de conciencia brusca, que se produce en el plazo de una hora tras el comienzo de los síntomas agudos en un individuo que presenta una cardiopatía preexistente, conocida o no por el paciente, pero el tiempo y modo de la muerte son inesperados.
A nivel mundial se ha estimado que ocurren 14,650 decesos diarios que son diez eventos por minuto de esta muerte y no son televisados. En el caso de no ser testificada (se ha estimado que ocurre en un tercio de los casos) se considera súbita si la víctima fue vista con vida y en situación estable 24 horas previas al suceso. Dos terceras partes ocurren fuera del ámbito hospitalario, en nuestro medio ha de ser más alto. Las víctimas usualmente llegan a los sistemas de urgencias y emergencias hospitalarios con registros electrocardiográficos que denotan el fin de la vida
El 90 % de los eventos de MSC se manifiestan en la población general que vive expuesta a factores de riesgo que propician el desarrollo de algún tipo de cardiopatía: La obesidad, diabetes mellitus, inactividad física, hipertensión arterial y las dislipidemias, por solo citar algunos.
Los factores de riesgo, suelen ser pasados por alto. Por ejemplo, en la MSC suele asociarse como riesgo la hipertrofia, se basa en un ventrículo izquierdo hipertrofiado y no dilatado, que se identifica mediante ecocardiografía o resonancia magnética nuclear en ausencia de otra enfermedad cardíaca, sistémica, metabólica o sindrómica. Los estudios epidemiológicos mundiales basados en ecocardiografía, han mostrado una prevalencia de ese factor de riesgo de 1 caso por cada 500 personas en la población general, pero una prevalencia mayor (1 caso por 200) cuando los diagnósticos tanto clínicos como genéticos, incluidos los de familiares, se toman en cuenta. Sin embargo, la situación DEL VENTRÍCULO es diagnosticada en muy poca fracción de casos, generalmente mediante imágenes no invasivas, lo que sugiere que la mayoría de las personas no reciben un diagnóstico durante su vida. El reconocimiento insuficiente de la situación del corazón afecta de manera desproporcionada a las mujeres y también a los niveles socioeconómicos más bajos.
Aunque la enfermedad se presenta en muchos países, grupos étnicos y razas, afecta a ambos sexos por igual, su expresión clínica y fenotípica y el sustrato genético, no parecen variar sustancialmente según las características demográficas.
Se ha encontrado que muchas personas que sufrirán MSC permanecen libres de síntomas y eventos adversos clínicamente significativos que involucren o señalen daño cardíaco, no requieren intervenciones de tratamiento importantes y tienen una vida normal y muchos de los que la tendrán, pero la sobrevivirán gracias a la asistencia médica, “los retornados” tendrán longevidad normal o prolongada pero no se haga muchas esperanzas, son solo una fracción. Cada vez más, los posibles candidatos a MCS se identifican de forma fortuita, por lo general con expresión leve de la enfermedad. En pacientes, en que otras enfermedades que afectan el sistema cardiovascular cuando esas sus enfermedades (obesidad, diabetes) progresa puntuada con eventos clínicos que le alteran la historia y dictan estrategias de tratamiento dirigidas y efectivas que sigue, eso puede salvarle a la vez que puede indicar riesgos cardiovasculares que hay que atender.
Hablando de MSC
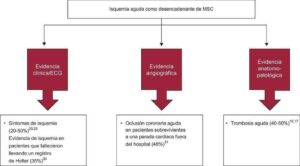
De tal manera que la MSC, sigue siendo la complicación más visible y peligrosa de la enfermedad cardiovascular y de enfermedades sistémicas metabólicas y no metabólicas e incluso de paros cardíacos en atletas competitivos. En los casos de la MSC se encuentra una arquitectura miocárdica desorganizada, depósito de colágeno intersticial y cicatrización de reemplazo después de la muerte de miocitos, como consecuencia de la disfunción del flujo mediado por microvascularización coronaria y la isquemia
El espectro altamente visible de la MSC impredecible en los jóvenes debido a cardiomiopatía que provoca hipertrofia del corazón, ha dominado las percepciones de que muchos de esos casos son de origen genético. En países desarrollados, el aumento de la atención y detección temprana de casos de riesgo dentro de la población, durante los últimos 18 años, ha evitado eventos de MSC y también ha proporcionado una mayor longevidad con buena calidad de vida y bienestar psicológico para muchos pacientes, en gran parte libres de morbilidad posterior y mortalidad.
La MCS es un grave problema mundial de salud pública, con una incidencia que aumenta anualmente, y debe abordarse enérgicamente. Particularmente en Guatemala, puede ser que enfermedades infecciosas como la enfermedad de Chagas ciertamente contribuya significativamente a la incidencia de MSC, pero aún no se ha estimado sus verdaderas causas. Por los estudios en otros países, es muy posible que, en Guatemala, especialmente en áreas urbanas, la muerte por MSC sea superior a las muertes por todos los tipos de cáncer y superior a las muertes por causas externas (accidentes, intoxicaciones, asesinatos, suicidios, etc.). Esta información epidemiológica resulta necesaria y fundamental para el desarrollo de acciones específicas de política de salud pública. También es un requisito previo para estimular más estudios sobre este tema que se convertirían en parte del arsenal de la medicina basada en la evidencia.
La limitante nacional para hacerle frente a la MSC
Hace unos dos mil años, Hipócrates ponía de manifiesto que «el dolor intenso precordial que se irradia hacia la clavícula y la espalda es un signo de mal pronóstico». Dicho autor a su vez expuso por primera vez el concepto de factores de riesgo. Dijo: «Los individuos obesos son más propensos a morir súbitamente que los delgados».
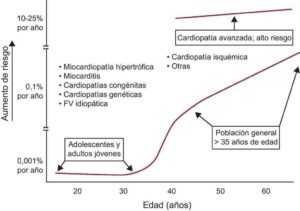
Aunque la MSC puede verse incluso en lactantes, pues se la ha relacionado con trastornos de la repolarización, alteraciones del sistema nervioso autónomo e incremento del tono vagal, de hecho es una rareza en las primeras décadas de la vida y a esas edades suele aparecer durante la actividad deportiva y en presencia de cardiopatías de origen genético (miocardiopatía hipertrófica, displasia/miocardiopatía arritmogénica del ventrículo derecho [VD] y canalopatías). La incidencia de MSC aumenta gradualmente con la edad, pero de manera significativa a partir de los 35-40 años como lo muestra la figura, y es particularmente alta en la fase aguda del infarto al miocardio.
La muerte cardiovascular, especialmente la MSC ocasiona graves pérdidas en el ámbito familiar, económico y social, ante la muerte inesperada de un individuo aparentemente sano, en no pocas ocasiones de forma prematura, en edades jóvenes, lo cual le confiere un carácter dramático al episodio.
NI el MSPAS, ni el IGSS, ni las asociaciones profesionales, promueven en nuestro país anualmente Campañas correctas y útiles a nivel Nacional de Prevención de enfermedad cardiovascular, un programa para educar a la población en general sobre cómo las enfermedades cardíacas pueden representar una amenaza para la vida no existe. Sin embargo, para que este proceso sea exitoso, se necesita mucha más inversión en investigación, y la estrategia esencial es el dominio de datos epidemiológicos que puedan ayudar a concientizar a los centros educativos, laborales y poblaciones, sobre la necesidad de adoptar medidas urgentes en la prevención primaria y secundaria para las personas expuestas al riesgo de MSC.
Es evidente que ni MPSAS ni el IGSS, están preparados para absorber en forma adecuada: la prevención. Algo más: ambas instituciones tienen problemas asociados al tratamiento de los pacientes expuestos a riesgo de MSC y al igual que lo que sucede con otras enfermedades tanto el paciente como los médicos se quejan que respecto a este problema, existe: 1º mala gestión del sistema, como falta de financiamiento y burocracia; 2º alienación, ignorancia e indiferencia del médico; 3º poco trabajo realizado completo y satisfactoriamente; 4º problemas de pobreza y desinformación relacionados con el paciente. También existen problemas de las unidades de primer contacto, en cuanto a derivar pacientes al tercer nivel y que tiene que ver con: 1º retraso en la programación de citas 2º falta de especialistas 3º falta de camas en los hospitales 4º burocracia del Sistema de Salud 5º hospitales no equipados.
Teniendo en cuenta todos estos puntos débiles en el sistema clínico del sistema de salud, podríamos y deberíamos estimar la implementación de programas preventivos que permitan que buen porcentaje de la población este protegida de eventos fatales y que a la vez constituyan una forma de bajar costos clínicos.
No hay justificación institucional para no actuar: Así, ejercicios prácticos realizados en otros países que tiene como objetivo discutir acciones de política de salud pública específicamente enfocadas en la prevención, a partir de las estimaciones de incidencia de casos de MSC por año, han señalado que es posible considerar que un porcentaje significativo de población a riesgo estaría protegida por enfoques farmacológicos y no farmacológicos. Programas específicos para la prevención de factores de riesgo como el control de la diabetes, la dislipemia, la hipertensión y otros tendrían un impacto considerable. Más allá de esto, las acciones que favorezcan el acceso a la atención primaria de salud, la implantación de procesos de programas de riesgo, de vigilancia de determinantes en que se involucren autoridades locales, bajaría de manera oportuna los grandes costos de atención de casos y de atención pre y hospitalaria.
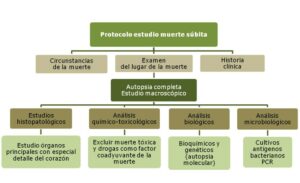
Finalmente debe tenerse en consideración los aspectos legales. La muerte súbita de todo tipo en niños y jóvenes es un fenómeno que, aunque no muy frecuente en ellos si lo es en adultos. Constituye un serio problema con implicaciones tanto legales como médicas y socio-familiares. En su investigación, la patología forense tiene una función importante ya que al tratarse de muertes inesperadas se suele requerir una autopsia médico-legal para determinar la causa y el mecanismo de la muerte. Debemos recordar que la muerte súbita en general, es un problema multifactorial y complejo, por lo que para efectuar un estudio adecuado se requiere la colaboración de las distintas especialidades médicas implicadas (médicos forenses, patólogos, pediatras, cardiólogos, microbiólogos, genetistas), quienes deberían trabajar de forma coordinada de acuerdo a protocolos de estudios internacionales. Un resumen de la indagación que se debe hacer, es el siguiente: