De qué estamos hablando
Se cree que la llamada diabetes mellitus tipo 1 (DM1) es el resultado de la destrucción de las células β productoras de insulina en los islotes pancreáticos, mediada por mecanismos autoinmunitarios. La opinión clásica es que las células inmunológicas T autorreactivas, destruyen por error las células β sanas «inocentes» del páncreas. Por eso se dice que es una enfermedad autoinmune, producida por nuestro propio sistema inmune.
Pero ha aparecido una visión alternativa: que la célula β es el factor clave que contribuye a la enfermedad. Por su naturaleza y función, las células β son propensas al estrés biosintético con medidas limitadas de autodefensa. El estrés de las células β provoca un ataque inmunológico que tiene efectos negativos considerables en la fuente de Insulina, una hormona vital. Entonces el papel de las células β va más allá de ser víctima a provocadora esa situación para ser atacada.
Y ¿cómo se adquiere esto?
Ciertos genes representan hasta el 50 % del riesgo genético de la DM1. De manera similar, la disbiosis del tracto gastrointestinal provocada por cambios en la microbiota intestinal y un aumento en la proporción de bacterias malas y sus productos “una tormenta intestinal”, se ha correlacionado con la seroconversión y la aparición de DM1 (siendo el páncreas un órgano intestinal). La microbiota normal da forma a la tolerancia inmunitaria periférica, modulando tanto la migración como la diferenciación de las células inmunitarias para mantener la homeostasis intestinal: todo funcionando como debe ser. También controla la inflamación. Otros factores ambientales que modifican el sistema inmunológico, como las infecciones microbianas y la nutrición, pueden afectar la respuesta autoinmune y el aparecimiento de DM1.
¿Estoy sólo?
La incidencia de DM1 en la infancia ha aumentado y según algunos la edad de diagnóstico ha disminuido debido a los cambios ambientales durante la última mitad del siglo XX.
La diabetes mellitus es una enfermedad multifactorial que afecta a un número creciente de pacientes en todo el mundo. La progresión a diabetes mellitus insulinodependiente se caracteriza por la pérdida o disfunción de las células β pancreáticas, pero los mecanismos patogénicos subyacentes a la falla de las células β aún no están bien definidos. La DM1 representa del 5 al 10% de los casos de diabetes en todo el mundo y no existe una perspectiva inmediata de cura.
La máxima complicación se llama cetoacidosis
Cetoacidosis (intoxicación por ácido) debido a DEFICIENCIA DE INSULINA. Síntomas: Sed Orinar mucho Azúcar alta en la sangre Náuseas Vómitos Fatiga Dolor de estómago y Vómitos. Si es muy severa, se produce dificultad para respirar y olor a acetona en el paciente.
Se están realizando o planificando múltiples ensayos con el objetivo de prevenir el desarrollo de la enfermedad en diferentes fases del proceso autoinmune. Igualmente para curarla. Pero en el momento actual, se requiere una “gestión de por vida” al diabético, que depende, en el caso del niño, no solo de las nuevas modalidades de tratamiento, sino de cuidados de los padres. Veamos de esto al respecto.
¿Qué hace la insulina en el cuerpo?
La insulina es una hormona que actúa como llave, permite que el azúcar entre en las células y se convierta en energía y evita las complicaciones de enfermedad a los pacientes con DM1, pero debe ser usada correctamente y siempre. Es el principal tratamiento en la DM1.
Y qué deben hacer los padres
Toda la familia se ve afectada cuando un niño se enferma con una enfermedad crónica como ésta. Es una nueva situación de vida a la que todos deben adaptarse. A menudo se puede vivir como una situación de crisis, en la que hay que pasar por muchas etapas diferentes. Las etapas se pueden dividir en cuatro fases: la de choque, la de reacción, la de reparación y la de reorientación. Todas las fases toman tiempo para pasar, y una crisis en la vida siempre deja huella a superar.
- El éxito del manejo de un enfermito de DM1 primero que nada descansa en el trabajo de ambos padres. Ambos deben entender el significado de la diabetes y lo que realmente significa padecerla y distribuir responsabilidades.
- Los profesionales que atenderán el caso, van a indagar bien la importancia genética de la enfermedad aunque se sepa que tres veces más proviene del padre. Lo importante de esto son dos cosas: el probable comportamiento de uno de los padres como el trasmisor para que se dé un caso en la familia: indagar cómo evolucionó el o los casos en su familia y cómo respondieron en cuanto a la manera que se les trató.
- Las desavenencias de los padres suele ser frecuente sobre todo en el manejo de las crisis y la dieta, el tratamiento etc. creando tensión al niño. Los padres deben participar juntos en todo lo que los profesionales les indiquen y en la resolución de sus dudas.
- Mucho del éxito del manejo de los casos, depende de cómo entienda el origen y manejo de la diabetes el grupo de profesionales que trata al niño.
- Esta es una enfermedad que debe manejar no solo un pediatra sino un nutricionista y un psicólogo. Los tres, junto con los padres, van a desarrollar los protocolos de tratamiento y de responsabilidades y a partir de ello, una ruta de vida para el niño.
- Otra cosa que resulta de importancia es ver patologías que pueden estar acompañando al niño (hormonales, crecimiento, infecciones a repetición etc) que pueden actuar como disparadores del descontrol de una DM1 al igual que condiciones y situaciones ambientales.
- la atención aguda en la cetoacidosis y las experiencias de los padres y experiencias con la enfermedad va a ser fundamental pues no solo la cetoacidosis es frecuente cuando no se controla bien la diabetes provocando la hospitalización del niño, sino que aparecen daños colaterales e infecciones que agravan la situación.
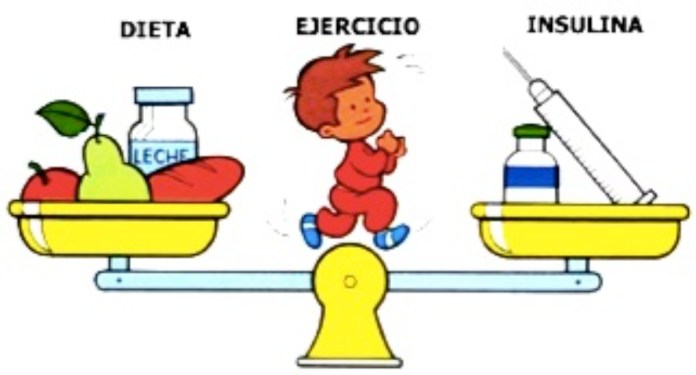
- La cetoacidosis: lo mejor es prevenirla y nos olvidamos que ello depende de un manejo diario adecuado de la insulina junto con la dieta y el ejercicio que son de igual importancia que la aplicación de la insulina.
- Clave del tratamiento es la selección del uso de la insulina y en ello deben intervenir todos padres, médico, nutricionista y psicólogo.
- Al niño con DM1 se le suele manejar como enfermo todo el tiempo y se le olvida que está en fase de crecimiento y se les descuida su estado nutricional, crecimiento y suelen tener pésimos programas de actividad física. Los padres en todo esto tienen alta responsabilidad.
- El problema de cuadros a repetición de cetoacidosis generalmente tiene que ver con el desbalance en el manejo de la terapia insulínica, la dieta y el ejercicio, en pocas palabras: mal manejo del niño. Uno de ellos falla, falla todo y los padres entonces juegan el papel importante de ser los terapistas y los controladores de todo, entonces la educación de estos y la práctica se vuele fundamental. Los chiquitos generalmente tienen mayor propensión a desarrollar cetoacidosis diabética.
- Bueno es que los padres lleven “un diario sobre la condición del niño” anotando diariamente o con la frecuencia que les indiquen los profesionales y si el niño puede expresar ciertas cosas debe participar dentro del mismo. Revisar ese diario ayuda muchísimos para ir adecuado tratamientos pues estos deben ser muy flexibles en base a resultados.
- Parte fundamental conforme el niño crece es una enseñanza clara de “autocuidado de su enfermedad”. Autocuidado significa una medida de salud y atención médica que debe ser establecido y evaluado por padres y profesionales y vigilado por padres y el niño entonces es activo responsable de esas indicaciones que puede y debe realizar con la ayuda de todo el equipo que vela por él y en la edad escolar con sus maestros. Autocuidado significa gestión correcta y del niño, cumplimiento de normas.
Recuerde que la familia es la parte más importante para que un niño con DM1 pueda aprender a crecer y vivir bien con esta enfermedad crónica. Si la relación familiar es mala y se presenta un estado de ánimo negativo, como problemas de comunicación o violencia, el niño puede sentirse estresado y puede tener consecuencias en la enfermedad del niño.
Tome en cuenta: Ser padre de un niño con una enfermedad que es incurable, aunque si controlable, exige a largo plazo que usted considere que la enfermedad de alguna manera limitará la vida diaria del niño con DIM1 y su futuro y usted está en medio de ello y es importante para que esa vida sea de la mayor normalidad.