
l. Actividades urgentes a atender en el sistema de salud:
- La población que envejece
Durante los próximos 20 años, se producirá un cambio importante en la composición de la población de Guatemala, pero lo que acá interesa, es el número de personas mayores que aumentará significativamente, especialmente el número de ciudadanos de edad avanzada. De este modo, se espera que el número de mayores de 80 años se duplique de aquí a 2030.
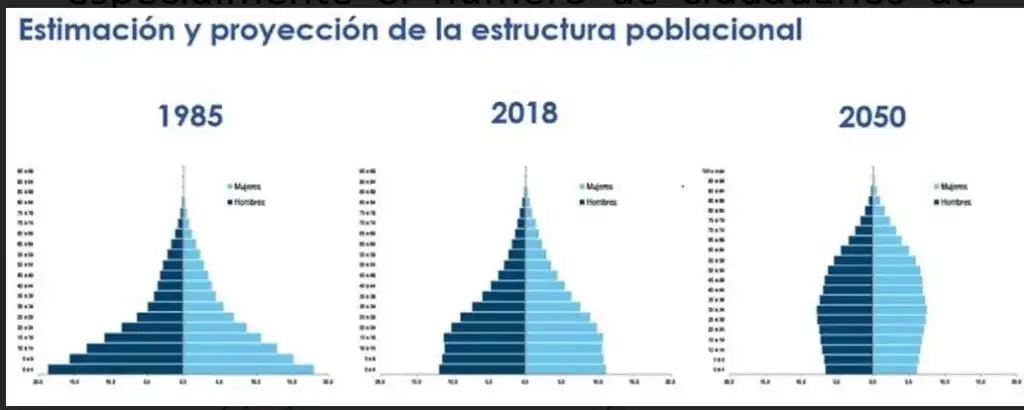
El desarrollo demográfico supondrá un desafío doble para el sistema sanitario. Uno en forma de demanda creciente de la atención sanitaria y una fuerza laboral que envejece. El otro, un aumento del número absoluto de personas mayores, aumentará la presión sobre todo en el sistema de atención clínica de pacientes, ya que los costes de la atención médica aumentan con la edad. El aumento de los costes médicos con la edad puede atribuirse en gran medida a los costes terminales. Además, el aumento de la esperanza de vida significará que más años de vida requerirán tratamiento. La cantidad de recursos adicionales que se necesitarán dependerá de factores como: el «envejecimiento saludable», el desarrollo tecnológico en diagnóstico y tratamiento, así como las expectativas de las futuras personas mayores, sobre el sistema sanitario.
Grandes cohortes ya se enfrentan a la jubilación, mientras que cohortes más jóvenes están ingresando al mercado laboral. Antes del año 2000, había más de 4 ciudadanos entre 18 y 64 años por cada ciudadano de 65 años o más. Este número se está reduciendo y para el 2030 probablemente será menos de dos ciudadanos y se espera que se reduzca aún más luego. Este cambio es un desafío para la financiación del Estado de bienestar en general y para el personal sanitario en particular y ni el MSPAS ni el IGSS han previsto esto. Esto significa que el profesional sanitario individual tendrá que encargarse de más tareas sanitarias o que una mayor proporción de ciudadanos en edad laboral tendrá que trabajar en el sistema sanitario.
- La creciente importancia de las enfermedades crónicas
En Guatemala, las Enfermedades Crónicas no Transmisibles (ECNT) constituyen ya un problema nacional de salud pública que impacta en mayor proporción a las poblaciones con mayor fragilidad económica y social,
Más que definición, lo más importante en ECNT son sus bases conceptuales. Estas consideran enfermedades crónicas aquellas que tienen «una o más de las siguientes características: son permanentes, dejan consecuencias permanentes, se deben a cambios patológicos irreversibles, requieren un esfuerzo especial de rehabilitación o se puede esperar que requieran un tratamiento a largo plazo: seguimiento, observación o tratamiento».
Se ha estimado que a nivel mundial un tercio de la población, por encima de los cincuenta años, vive hoy con una o más enfermedades crónicas. Sin embargo, se espera que la proporción aumente en los próximos años.
En Guatemala un reporte reciente del ministerio de salud (ENT-2021.pdf (mspas.gob.gt) señala que no contamos con datos de incidencia nacional, por no contar con registro poblacional de estos eventos.
El desarrollo demográfico conducirá a más pacientes crónicos (con prevalencia/incidencia con cambios), ya que la incidencia de enfermedades crónicas aumenta con la edad. Además, la multimorbilidad (varias enfermedades crónicas al mismo tiempo) aumenta con la edad.
En medio de ese desastre, surge una esperanza que debe ser considerada muy en serio por el sistema nacional de salud (SNS); los avances en los métodos de diagnóstico significan que en el futuro podremos diagnosticar enfermedades antes que hoy (antes de que la gente se sienta mal o manifiesta signos y síntomas) y, por lo tanto, cambiarán los criterios para determinar cuándo una persona está sana o enferma y qué hacer con ella.
En el futuro, mejores opciones de diagnóstico y tratamiento conducirán en parte a un mejor tratamiento de las enfermedades y en parte a mejores posibilidades de supervivencia.
Esto significará que enfermedades que antes eran mortales pueden convertirse en enfermedades crónicas en el futuro, mientras que una mayor probabilidad de supervivencia, provocará un aumento de la esperanza de vida media y, por tanto, un aumento de las enfermedades crónicas en términos de incidencia creciente con la edad.
¿A qué se debe preparar desde ya el SNS y que no hace y lo poco que hace lo hace con mucha ineficiencia? a un diagnóstico y tratamiento mejores y más tempranos de enfermedades cardiovasculares, metabólicas, degenerativas osteomusculares, cosa factible con el desarrollo tecnológico que para ello se cuenta. Ese cambio de actitud, no sólo tendría un efecto negativo en la aparición de enfermedades crónicas, sino que también podría reducir la aparición de algunas enfermedades crónicas.
En general, se esperaría que la combinación de los componentes demográficos y de enfermedad y otros sociales y ambientales, al ser atendidos dentro de programas de promoción y prevención, produzcan efectos combinados en la salud en los próximos 10 a 15 años que tendrán un mayor impacto en el control y la aparición de enfermedades crónicas.
Las enfermedades crónicas, y en particular el hecho de padecer varias enfermedades crónicas al mismo tiempo, conllevan grandes costes adicionales anuales en el sistema sanitario regional. Los costos de atención médica son varias veces mayores para los pacientes con tres o más enfermedades crónicas en comparación con un paciente sin una enfermedad crónica. La tasa de reingreso hospitalario es también es muchas veces mayor para los pacientes con 2 y 3+ enfermedades crónicas, respectivamente, en comparación con los pacientes sin una enfermedad crónica. Las enfermedades crónicas no sólo tienen un efecto económico negativo, sino que también tienen un gran costo humano en términos de reducción de la calidad de vida y muchas veces no solo de la persona enferma sino de la que vela por ella.







