La alimentación y la vigilancia nutricional, son dos intervenciones fundamentales que debería de realizar el sistema de salud, que lamentablemente se hacen en nuestra nación con muchas limitaciones y poca eficiencia.
Esas intervenciones juegan un papel importante en la atención al crecimiento y desarrollo sano del niño, en el rendimiento del adulto y en una vejez digna y sana, así como en el tratamiento de un enfermo. Prácticas que nuestro sistema de salud ejecuta como muchas limitaciones y escasos logros.
El estado nutricional de un individuo, puede verse afectado tanto por situaciones que le llevan a carencias como en situaciones de excesos de uno más nutrientes. Cualquiera de esas condiciones, cuando se dan en una persona, incide en forma directa sobre su sistema inmunitario y como consecuencia sobre la susceptibilidad y evolución de enfermedades infecciosas y crónico degenerativas en que participa el sistema inmune.
El empleo de una adecuada nutrición, que incluye micronutrientes, vitaminas, antioxidantes, y minerales para prevenir la aparición de enfermedades o limitar sus consecuencias, tiene que ver con un efecto inmunomodulador esperado.
No es nuevo el papel de la alimentación y sus nutrientes en la inmunidad sin embargo, en los últimos años se tiene una mayor conocimiento del sistema inmune y factores que lo regulan situación que ha permitido dar una mayor concordancia a la interrelación entre el estado nutricional y la respuesta inmune de un individuo.
Las enfermedades diarreicas las infecciones respiratorias bajas u otras enfermedades infecciosas específicas, son importantes para cualquiera por su efecto en su vida y en su organismo; pero en la persona con daño nutricional revisten importancia, estas cuando atacan especialmente al niño agudamente desnutrido, pueden tener efectos desbastadores y en aquellos en que existen importantes limitaciones en las reservas energéticas y de otros nutrimientos, necesarios para mantener el estado de alerta inmunológico y responder a los cambios bioquímicos hormonales y metabólicos desencadenados durante la infección también pueden tener efectos adversos. En el desnutrido agudo o crónico, cualquier infección por sí misma agrava el ya precario estado nutricional.
La relación entre el estado nutricional y el sistema inmune también se presenta en pacientes con infecciones crónicas como VIH/SIDA o hepatitis b y C así como en pacientes con enfermedades crónico degenerativas como diabetes mellitus artritis reumatoide.
Por consiguiente y se puede decir con mucha certeza que la dieta, su calidad, tiene una influencia primordial en la salud y las enfermedades asociadas con la homeostasis inmunitaria, al contribuir a la regulación inmunitaria, la inflamación e incluso la transformación de células malignas.
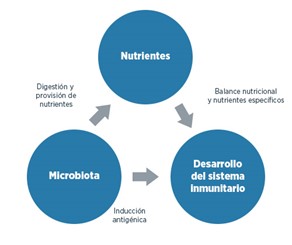
Igualmente se han descrito varios factores de riesgo introducidos por los hábitos dietéticos para una gran variedad de enfermedades inmunomediadas intestinales pero también extraintestinales. Se sabe que no sólo la respuesta inmune sino toda la composición de la barrera gastrointestinal, es decir, las células epiteliales intestinales, la composición del moco y la microbiota intestinal, están influenciadas por la dieta.
Por lo tanto, los compuestos dietéticos como vitaminas, micronutrientes, carbohidratos, lípidos y aminoácidos, modulan sustancialmente la respuesta inmune en todo el cuerpo. Interacción directa de diversos nutrientes actúan con receptores específicos celulares, favoreciendo su funcionamiento. Otro efecto de nutrientes encontrado, es la modulación de la composición microbiana en los sitios de la mucosa, y los cambios en las vías metabólicas del cuerpo humano. De tal forma que los nutrientes contribuyen por múltiples vías, en las respuestas y la reactividad inmunitarias.
En otros grupos de edad la buena alimentación resulta también importante por ejemplo en ancianos, más de la mitad de ellos presentan deficiencias en uno o más micronutrientes y cuando son hospitalizados, en particular en unidades de cuidados intensivos, o en unidades especiales por estrés séptico, térmico, traumático o quirúrgico, el paciente senil hospitalizado, aguda o críticamente padeciente de alguna deficiencia nutricional, suele presentar estados catabólicos e hipermetabólicos intensos propio de su enfermedad y sus deficiencias, alterando aún mas estado nutricional ya precario antes de su hospitalización. Estos pacientes se complican más, tienen estadías más prolongados en el hospital y suelen ser más susceptibles a infecciones y a incapacidades futuras y muerte.
En los recién nacidos prematuros, es notable la inmadurez del sistema inmunitario, con respuestas inmunitarias innatas y adaptativas reducidas. Muchos compuestos bioactivos existentes en la leche materna, como los factores de crecimiento y las adipocinas, contribuyen a la maduración del sistema inmunitario en los primeros años de vida. Sin embargo, los estudios sobre la actividad inmunorreguladora en recién nacidos prematuros, son prácticamente inexistentes. Se está estudiando que suplementación nutricional en los primeros años de vida, es capaz de promover la maduración del sistema inmunológico sistémico e intestinal en condiciones pretérmino. En animales prematuros que muestran deficiencias en comparación con los a término, se les ha encontrado deficiencias en peso, composición y funcionamiento celular en tubo digestivo y en la permeabilidad intestinal, entre otros. Esos ratones suplementados diariamente por sonda oral con leptina o factor de crecimiento epidérmico (EGF) pueden revertir algunas de estas deficiencias y mejorar el desarrollo prematuro del sistema inmunológico. Esos resultados sugieren que la leptina y el EGF están involucrados en la mejora de la maduración del sistema inmunológico sistémico e intestinal en condiciones pretérmino.
Otro ejemplo de la relación nutrición-inmunidad, la podemos ver con los problemas renales. Bajo condiciones normales las proteínas de alto peso molecular (PM) del plasma (por ejemplo la IgG) no pasan a través de la membrana de filtración glomerular, debido a efectos de tamaño y de carga. De las proteínas de PM intermedio, como la albúmina (69 KDa) y la transferrina, se filtra solamente una pequeña fracción. Las proteínas de PM < 30 KDa (por ejemplo la β2-microglobulina, la lisozima y la α1-microglobulina), pueden pasar libremente a través de la membrana de filtración y posteriormente son reabsorbidas casi en su totalidad (95%) a nivel de los túbulos.
Diversos factores nutricionales pueden afectar a los componentes de la membrana de filtración, dando por resultado la aparición de proteinuria. Se pueden citar diversos tipos de proteinuria por diversas causas:
- A) por mutaciones en diferentes proteínas presentes en dicha membrana.
- B) la hipertensión arterial, la diabetes y la enfermedad renal crónica. En estas tres condiciones se produce una alteración del endotelio glomerular con pérdida de la selectividad de depuración de proteínas. En la diabetes la albúmina sufre cambios por efecto de la hiperglicemia crónica, originando cambios estructurales y funcionales en dicha proteína (albúmina glicada). Consecuentemente, la exposición continua a la albúmina modificada por la glucosa puede causar alteraciones en la función de unas células renales llamadas podocitos, originando el desarreglo de la estructura que en última instancia causa una alteración en el glomérulo. Además, se postula que los AGEs (productos finales de glicación avanzada), que en este caso vienen a ser la albúmina glicada, contribuyen a cambios estructurales de la estructura de los podocitos. La glucosa tiene un papel primordial en el proceso debido a su alta concentración en el plasma.
La interacción entre un mal funcionamiento de las estructuras renales y las proteínas y sus cambios lleva también a una reacción inflamatoria crónica y también promueve la inducción de apoptosis de las células y contribuye por esa vía a la hiperfiltración glomerular y añ daño permanente del riñón.
- C) proteinuria por activación inapropiada del sistema renina-angiotensina-aldosterona (RAAS). Tanto la hiperglicemia como la actividad aumentada de RAAS inducen la hipertensión glomerular y la hiperfiltración, llevando a estrés mecánico y daño sobre la estructura glomerular.
- D) proteinuria de daño inmunológico mediante deposición de complejos inmunes en el glomérulo.
- E) proteinuria por la acción de diversas citoquinas como el factor de crecimiento del endotelial vascular (VEGF).
Un ejemplo final: Las proteínas tienen una amplia aplicación en la industria de alimentos, por sus propiedades funcionales, otorgando cualidades organolépticas a los alimentos. Se emplean en bebidas, sopas, productos de horneado, entre muchos otros. Además, son de gran importancia en la alimentación por sus aportes de aminoácidos, esenciales para el mantenimiento del organismo, debido a la degradación y síntesis constantes de proteínas en el cuerpo. Estas propiedades dependerán de las características estructurales como de los aminoácidos presentes. Sin embargo, no todo en las proteínas es benéfico ya que ciertas proteínas pueden ocasionar reacciones alérgicas en algunas personas, proteínas en su mayoría altamente estables a la degradación enzimática y a cambios en su estructura debido al procesamiento de los alimentos.
La alta ingesta de proteínas provoca efectos adversos tales como molestias intestinales, hiperaminoacidemia, hiperamonemia, hiperinsulinemia, deshidratación. irritación, náuseas, diarrea, lesiones hepáticas y renales, fatiga, dolor de cabeza, convulsiones, alto riesgo de enfermedad cardiovascular o incluso de muerte.
Otro efecto no deseable en las proteínas es la alergia. Casi cualquier alimento puede causar una reacción alérgica. Varios estudios han investigado la probabilidad de que una proteína actué como alergénico, demostrando que el procesamiento de los alimentos, puede alterar la alergenicidad de las proteínas dadas las modificaciones fisicoquímicas que se producen en ellas al procesarlas.
Para alimentos sometidos a tratamientos térmicos, se ha reportado que la alergenicidad disminuye, aunque no completamente. Algunas proteínas poseen esta indeseable propiedad alergénica aún después de tratamientos térmicos, como el blanqueo, el asado, el hervido, la pasteurización o la ultrapasteurización debido a varias causas, ya sea que los epítopes (causantes de las reacciones alérgicas) se expongan, a que la desnaturalización de la proteína no es completa, o a que se formen complejos con carbohidratos y esto haga que la digestión no alcance a hidrolizar completamente la proteína y se expongan los epítopes, causando alergenicidad.
En conclusión:
Existe ya bastante evidencia del potencial de la dieta para impactar el sistema inmunológico, prevenir enfermedades y su potencial terapéutico. Existe evidencia de calidad moderada tanto de intervención humana como de estudios observacionales que sugieren que la dieta y los nutrientes individuales pueden influir en los marcadores sistémicos de la función inmunitaria y la inflamación; existen numerosos desafíos para demostrar el impacto de las dietas definidas y las intervenciones de nutrientes en la influencia clara de los criterios de valoración de enfermedades clínicas mediadas por el sistema inmunitario. Un creciente cuerpo de evidencia sugiere que una interacción entre los patrones dietéticos, el sistema inmunológico y la composición y función del microbioma intestinal. No cabe duda que la relación de la interacción dieta-inmunología es bidireccional.
La ingesta dietética a lo largo de la vida, desde la concepción hasta la vejez, desempeña un papel importante en el desarrollo, manejo y tratamiento de enfermedades infecciosas y las no transmisibles, incluidas las enfermedades alérgicas, el cáncer, la diabetes y las enfermedades cardiovasculares. En particular, tales enfermedades no transmisibles tienen procesos inmunopatológicos bien descritos, lo que aumenta la posibilidad de que los aspectos inmunomoduladores de la dieta puedan influir causalmente en el riesgo y el manejo de la enfermedad.